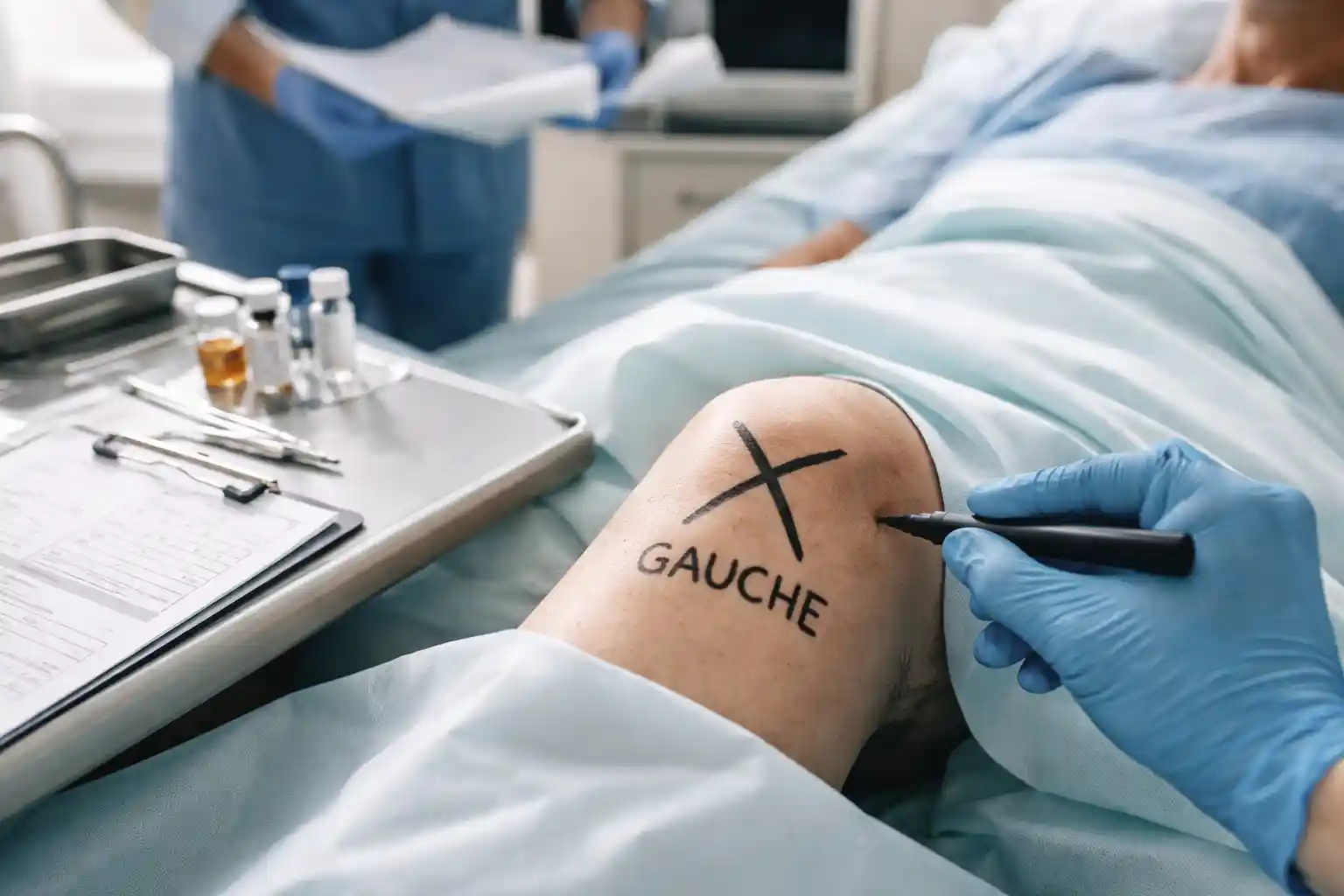
En EHPAD, une confusion de côté lors d’un soin peut sembler improbable. Pourtant, les erreurs de latéralité existent et leurs conséquences peuvent être graves : traumatisme du résident, engagement de responsabilité, perte de confiance des familles. Dans un contexte de tension organisationnelle et de charge de travail élevée, le risque augmente. Adopter des protocoles de vérification stricts et un marquage systématique devient indispensable pour sécuriser chaque acte, même le plus routinier.
Comprendre les erreurs de latéralité : un risque sous-estimé en EHPAD
Les erreurs de latéralité désignent les confusions portant sur le côté du corps à traiter : membre, œil, oreille, pansement, injection. Ces événements indésirables sont rares mais gravement impactants.
En milieu chirurgical, ils figurent parmi les « never events » : des événements qui ne devraient jamais arriver. En EHPAD, le risque existe principalement lors de :
- Soins infirmiers ciblés (pansements complexes, injections localisées, prélèvements)
- Rééducation (kinésithérapie, mobilisation post-fracture)
- Installations d’appareillages (orthèses, contentions)
- Surveillance post-opératoire d’un résident de retour d’hospitalisation
Selon la Haute Autorité de Santé, les erreurs de latéralité représentent environ 1 à 2 % des événements indésirables associés aux soins, mais leur impact émotionnel et juridique est majeur.
Les facteurs de risque spécifiques aux EHPAD
Plusieurs éléments augmentent la vulnérabilité :
- Charge cognitive élevée : un aide-soignant ou une infirmière gère plusieurs résidents simultanément
- Interruptions fréquentes pendant les soins
- Déficit cognitif du résident : difficulté à confirmer verbalement le côté à traiter
- Transmissions orales imprécises entre équipes
- Absence de marquage préopératoire pour les résidents revenus de chirurgie
Un exemple concret : Madame D., 82 ans, revient d’une arthroscopie du genou droit. La prescription indique « pansement genou opéré ». L’infirmière de nuit, non présente lors du retour, change le pansement du genou gauche. L’erreur est découverte le lendemain. Le résident n’a subi aucun préjudice physique direct, mais l’événement aurait pu entraîner une infection ou un retard de cicatrisation.
Conseil opérationnel : Intégrez systématiquement dans vos transmissions écrites et orales la mention « côté droit/gauche » plutôt que des formulations floues comme « le membre opéré » ou « le côté douloureux ».
Les protocoles de vérification et le marquage préopératoire : des outils éprouvés
La prévention des erreurs de latéralité repose sur deux piliers : la vérification structurée et le marquage visible du site.
Le marquage préopératoire : un réflexe à généraliser
Le marquage consiste à apposer un signe visible et indélébile sur la zone à traiter. En EHPAD, il s’applique principalement aux résidents devant subir ou ayant subi une intervention.
| Situation | Action recommandée |
|---|---|
| Départ pour une intervention programmée | Marquage effectué par l’établissement de santé selon la check-list HAS |
| Retour post-opératoire | Vérification de la présence du marquage, conservation jusqu’à cicatrisation complète |
| Soin infirmier latéral répété (ex : injection intra-articulaire) | Marquage local possible (feutre dermographique) avec validation médicale |
| Contention ou orthèse sur prescription | Étiquetage du matériel avec mention côté + nom résident |
Le marquage doit être visible, non équivoque et réalisé avec la participation du résident (ou de son représentant légal si impossible).
En chirurgie, la HAS recommande un marquage au feutre indélébile par l’opérateur, sur le site précis, en présence du patient éveillé et consentant.
La check-list de sécurité OMS : un standard transposable
L’Organisation Mondiale de la Santé a développé une check-list chirurgicale en trois temps : avant induction anesthésique, avant incision cutanée, avant sortie de salle. Elle inclut systématiquement la vérification du site opératoire et du côté.
En EHPAD, cette logique peut être adaptée :
- Avant le soin : Identification du résident, vérification de la prescription, repérage du côté
- Pendant le soin : Confirmation verbale avec le résident si possible, contrôle du marquage
- Après le soin : Traçabilité écrite du côté traité, transmission à l’équipe suivante
Un tableau de bord simple peut être affiché en salle de soins :
| Étape | Action | Responsable |
|---|---|---|
| Avant soin | « Quel est le côté à traiter ? » | IDE/AS |
| Pendant soin | Vérification visuelle + marquage si existant | IDE/AS |
| Après soin | Traçabilité logiciel + transmission orale | IDE |
Conseil opérationnel : Créez une mini check-list plastifiée spécifique « latéralité » à apposer près de votre chariot de soins ou dans la salle de pansements. Elle doit contenir 3 à 5 questions simples, cochables en 30 secondes.
Le double contrôle et la culture de la sécurité : impliquer toute l’équipe
La vérification par une seule personne reste vulnérable à l’erreur humaine. Le double contrôle constitue une barrière de sécurité supplémentaire.
Qu’est-ce que le double contrôle en pratique ?
Il consiste à faire vérifier par une seconde personne l’exactitude du côté à traiter, avant de débuter le soin. Cette seconde personne peut être :
- Une autre infirmière
- Un(e) aide-soignant(e)
- Un médecin coordinateur lors d’une visite
- Un kinésithérapeute pour un soin de rééducation
Le double contrôle ne doit pas être une simple validation formelle. Il implique une relecture active de la prescription, une observation du résident et une confrontation verbale.
Exemple de dialogue structuré :
- Infirmière 1 : « Je vais réaliser le pansement de Madame D., genou droit, chambre 12. Peux-tu vérifier avec moi ? »
- Infirmière 2 : « Je regarde la prescription… OK, genou droit confirmé. Le marquage est bien visible. »
Selon une étude publiée en 2024 dans la Revue de Gériatrie, le double contrôle réduit de 70 % le risque d’erreur médicamenteuse et de site en EHPAD.
Installer une culture de sécurité non punitive
Le double contrôle ne fonctionne que si les équipes osent poser des questions et signaler un doute sans crainte de jugement.
Les leviers pour y parvenir :
- Formation régulière : intégrer la latéralité dans les sessions d’accueil et les recyclages annuels
- Analyse des événements indésirables en équipe, sans recherche de coupable
- Valorisation des bonnes pratiques : féliciter publiquement un soignant qui a détecté une anomalie
- Support managérial : l’IDEC ou le cadre de santé doivent incarner cette exigence
Un outil concret : le registre des situations à risque, tenu en salle de soins, où chaque soignant note anonymement une situation ayant nécessité un double contrôle. Ce registre est relu mensuellement en réunion pour ajuster les protocoles.
Conseil opérationnel : Organisez une fois par trimestre un retour d’expérience (RETEX) de 15 minutes sur un événement sans conséquence grave. Cela normalise la parole et ancre les réflexes de vigilance. Pour structurer ces temps, le livre IDEC 360° propose des trames d’animation et des infographies prêtes à l’emploi.
Outils pratiques et mise en œuvre opérationnelle en EHPAD
Passer de la théorie à la pratique nécessite des supports concrets, accessibles et faciles à déployer.
Check-list de vérification de la latéralité : modèle prêt à l’emploi
Voici une check-list type, à adapter selon votre organisation :
Check-list Latéralité – Avant tout soin ciblé
- [ ] J’ai vérifié l’identité du résident (nom, prénom, chambre)
- [ ] J’ai lu la prescription médicale ou paramédicale
- [ ] Le côté à traiter est clairement indiqué : ☐ Droit ☐ Gauche
- [ ] J’ai interrogé le résident ou consulté le dossier de soins en cas de doute
- [ ] Un marquage est visible (si applicable) : ☐ Oui ☐ Non
- [ ] J’ai effectué un double contrôle avec un(e) collègue : ☐ Oui ☐ Non applicable
- [ ] Je trace dans le dossier informatisé le côté traité
Soignant : _________________ Date : _________ Heure : _______
Cette check-list peut être imprimée, plastifiée et accrochée au mur de la salle de soins. Elle peut aussi être intégrée dans votre logiciel métier sous forme de pop-up lors de l’ouverture d’un soin latéral.
Questions fréquentes (PAA) : réponses terrain
Qui est responsable du marquage préopératoire en EHPAD ?
Le marquage est réalisé par l’établissement de santé avant l’intervention. L’EHPAD doit vérifier sa présence au retour du résident et le conserver visible jusqu’à la fin des soins. Si le marquage est effacé, l’infirmière coordinatrice contacte l’établissement de santé pour confirmation écrite du côté opéré.
Le double contrôle est-il obligatoire pour tous les soins ?
Non. Il est fortement recommandé pour les soins à risque de latéralité (pansements post-opératoires, injections localisées, pose d’orthèses). Il devient obligatoire dans certains protocoles médicamenteux (préparation de chimiothérapie orale, insulinothérapie complexe). En EHPAD, chaque établissement définit dans son projet de soins les situations nécessitant un double contrôle.
Comment faire si le résident ne peut pas confirmer verbalement le côté à traiter ?
Plusieurs solutions :
- Consulter le dossier de soins informatisé (prescription, compte-rendu opératoire)
- Vérifier le marquage visible s’il existe
- Contacter le médecin traitant ou le chirurgien
- Utiliser les transmissions écrites de l’équipe précédente
- En cas de doute persistant : ne pas réaliser le soin et solliciter l’IDEC ou le médecin coordinateur
Intégration dans le système qualité et la certification
La prévention des erreurs de latéralité s’inscrit dans plusieurs critères de certification HAS :
- Critère 2.2 : Gestion des risques associés aux soins
- Critère 2.3 : Démarche qualité et gestion des événements indésirables
- Critère 3.1 : Respect de la dignité et de la sécurité des résidents
Lors de l’évaluation externe, les évaluateurs peuvent demander :
- Les protocoles de vérification en vigueur
- Les traces de formation des équipes
- Le registre des événements indésirables et leur analyse
- Les supports de traçabilité (check-lists remplies, double contrôles documentés)
Pour préparer sereinement ces échéances, consultez l’article Certification des EHPAD en France : la checklist de la HAS des critères essentiels.
Conseil opérationnel : Créez un dossier « Sécurité latéralité » dans votre système documentaire, contenant : protocole, check-list, supports de formation, analyse d’événements indésirables. Ce dossier sera directement accessible lors des audits internes ou de la visite HAS.
Ancrer la vigilance au quotidien : une responsabilité collective
Prévenir les erreurs de latéralité ne repose pas uniquement sur des outils. C’est une posture professionnelle et une dynamique d’équipe qui se construisent jour après jour.
Former, sensibiliser, rappeler
La formation initiale des soignants aborde peu ce risque spécifique. Il revient à l’établissement de combler ce vide.
Modalités efficaces :
- Séances courtes (15 à 20 minutes) lors des réunions d’équipe mensuelles
- Simulations : mise en situation d’un soin avec erreur volontaire détectée par l’équipe
- Affiches visuelles dans les salles de soins rappelant les étapes de vérification
- E-learning : intégrer un module « latéralité » dans votre plan de formation continue
Pour gagner du temps, explorez les 15 formations en ligne les plus utiles en EHPAD, dont certaines couvrent la gestion des risques.
Impliquer les résidents et les familles
Les résidents lucides peuvent être des acteurs de leur sécurité. Encouragez-les à :
- Poser des questions : « Vous allez bien traiter mon genou droit ? »
- Signaler toute incohérence : « Ce n’est pas ce côté-là qui a été opéré. »
- Participer au marquage si applicable
Les familles doivent être informées des dispositifs de sécurité mis en place. Cela renforce la confiance et leur permet de relayer l’information si le résident est confus.
Traçabilité et retour d’expérience
Chaque soin latéral doit être tracé précisément dans le dossier informatisé :
- Côté traité (« membre inférieur droit », « œil gauche »)
- Présence ou absence de marquage
- Réalisation d’un double contrôle
- Nom du soignant et du contrôleur
Cette traçabilité permet :
- De retrouver l’historique en cas d’interrogation
- D’analyser les pratiques lors des audits internes
- De défendre l’établissement en cas de contentieux
Un indicateur de suivi peut être créé : nombre de soins latéraux / nombre de double contrôles réalisés. Un taux cible de 100 % doit être visé pour les soins à haut risque.
Soutenir les équipes dans la durée
La vigilance s’use face à la charge de travail et à la routine. Pour prévenir le relâchement :
- Récompenser les bonnes pratiques : un mot de reconnaissance lors d’une réunion, une mention dans le journal interne
- Analyser sans punir : chaque erreur évitée ou détectée est une victoire collective
- Adapter les protocoles : si une check-list est trop lourde, simplifiez-la avec l’équipe
Le soutien managérial est décisif. Les cadres de santé doivent incarner l’exigence de sécurité tout en restant accessibles. Le Pack IDEC : MAÎTRISE TOTALE offre une boîte à outils complète pour structurer ce pilotage au quotidien.
Conseil opérationnel : Instituez un « mois de la sécurité latéralité » une fois par an, avec des ateliers, des quiz, des retours d’expérience et une évaluation des pratiques. Cela remet le sujet au centre des préoccupations et mobilise les équipes.
Mini-FAQ : vos questions concrètes
Peut-on utiliser des bracelets d’identification avec mention du côté à traiter ?
Oui, c’est une pratique complémentaire utile, notamment pour les résidents désorientés. Le bracelet doit mentionner clairement « Genou droit opéré le JJ/MM/AAAA ». Attention : il ne remplace pas le marquage cutané ni la vérification systématique.
Que faire si un soignant refuse le double contrôle par manque de temps ?
Le double contrôle est une exigence de sécurité, pas une option. Si la charge de travail ne le permet pas, c’est un signal d’alerte organisationnel. L’IDEC doit revoir les plannings ou les priorités. En dernier recours, un signalement peut être effectué via le registre des événements indésirables.
Comment intégrer la latéralité dans le logiciel métier ?
Demandez à votre éditeur de logiciel d’ajouter :
- Un champ obligatoire « côté » lors de la prescription d’un soin latéral
- Une alerte pop-up rappelant la check-list avant validation
- Un historique dédié pour tracer tous les soins latéraux réalisés
Ces fonctionnalités existent déjà dans plusieurs logiciels du secteur médico-social.
Tableau récapitulatif des actions prioritaires
| Action | Responsable | Échéance | Indicateur de suivi |
|---|---|---|---|
| Rédaction du protocole latéralité | IDEC + Médecin coord. | 1 mois | Protocole validé et diffusé |
| Création de la check-list plastifiée | IDEC | 2 semaines | Check-list affichée en salle de soins |
| Formation de l’ensemble des IDE et AS | IDEC + responsable formation | 3 mois | Taux de personnel formé = 100 % |
| Intégration dans le logiciel métier | Direction + informatique | 6 mois | Champ « côté » obligatoire actif |
| Audit interne annuel | Responsable qualité | Annuel | Taux de conformité ≥ 95 % |
Prévenir les erreurs de latéralité en EHPAD ne nécessite ni révolution ni budget colossal. Cela exige rigueur, méthode et mobilisation collective. Chaque soignant, chaque cadre, chaque résident peut devenir un maillon de la chaîne de sécurité. En 2026, face à la pression croissante sur les établissements, investir dans ces protocoles simples mais robustes, c’est protéger les résidents, sécuriser les équipes et garantir la pérennité de l’établissement. La vigilance ne se décrète pas : elle se cultive, se transmet et s’ancre dans les gestes du quotidien.