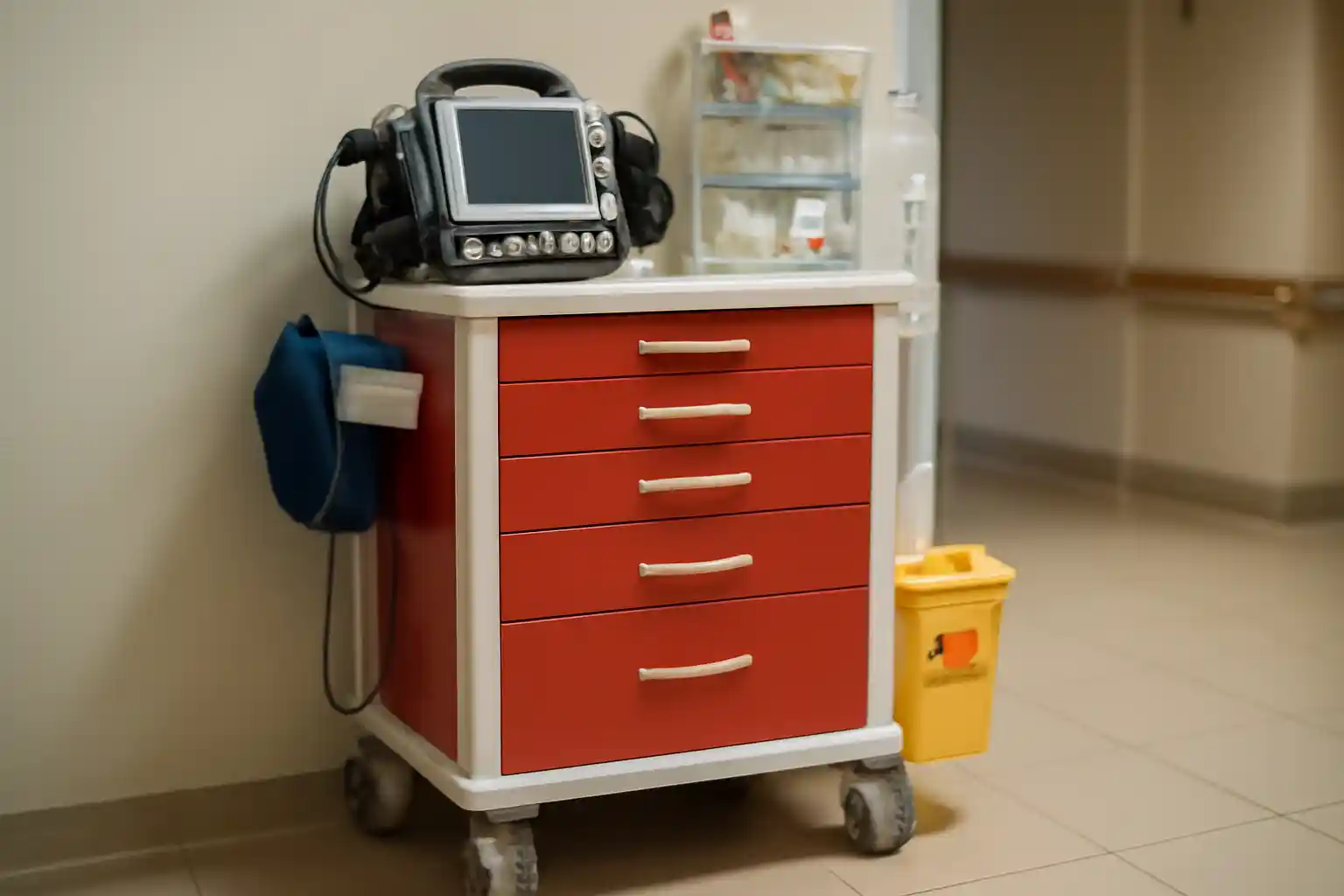
En EHPAD, les situations d’urgence ne ressemblent à aucune autre. Une population âgée en moyenne de 86 ans, cumulant huit pathologies chroniques, confronte chaque équipe à des défis que le matériel hospitalier standard ne résout pas. Le chariot d’urgence gériatrique doit donc être pensé différemment : adapté aux corps fragilisés, aux esprits perturbés, aux communications rendues difficiles. Face à l’absence de norme nationale unique et à la diversité des situations de terrain, c’est une approche pragmatique, humaniste et rigoureusement formée qui fait la différence.
Urgences en EHPAD : pourquoi le chariot standard ne suffit pas
Les établissements médico-sociaux hébergent une population aux caractéristiques très spécifiques. Comprendre ces particularités est indispensable pour équiper correctement un chariot d’urgence adapté aux résidents d’EHPAD.
Une clinique d’urgence radicalement différente
Selon les données de la DREES (2023), les résidents présentent en moyenne huit pathologies chroniques simultanées. L’Observatoire national des fins de vie rappelle que 78 % des décès en EHPAD surviennent sans passage aux urgences hospitalières. Cela signifie que l’établissement est le lieu de la prise en charge finale, qu’il soit préparé ou non.
Les situations d’urgence les plus fréquentes diffèrent de celles observées en population générale :
| Urgence | Fréquence estimée |
|---|---|
| Chutes avec blessures | 34 % |
| Décompensations respiratoires | 18 % |
| Troubles du comportement aigus | 16 % |
| Hypoglycémies sévères | 12 % |
| AVC et accidents vasculaires | ~10 % |
Source : Société française de gériatrie et gérontologie
Par ailleurs, 60 % des résidents présentent des troubles cognitifs selon l’enquête EHPA de l’INSEE — chiffre montant à 80 % dans les unités Alzheimer. Évaluer la douleur, détecter un signe neurologique ou obtenir un consentement devient alors un exercice clinique complexe.
Un chariot d’urgence non adapté à la réalité gériatrique peut retarder une prise en charge critique de plusieurs minutes décisives.
Ce que le CNSA et les initiatives récentes ont révélé
En 2022, le CNSA (Caisse Nationale de Solidarité pour l’Autonomie) a lancé un appel à projets visant à repenser les objets utilisés en EHPAD, dont les équipements d’urgence, via des partenariats design-industrie. Cette démarche a mis en lumière un constat persistant : la majorité des chariots d’urgence en EHPAD sont des adaptations d’outils hospitaliers, sans réelle conception centrée sur les spécificités du grand âge.
Des publications professionnelles récentes (SOS EHPAD, début 2026) insistent désormais sur une approche centrée résident plutôt que centrée équipement : intégrer les comportements, les incapacités individuelles et les besoins de dignité dans la conception même du matériel.
Conseil opérationnel : Réalisez un audit rapide de votre chariot actuel. Listez chaque item et posez-vous la question : « Cet outil est-il utilisable par un professionnel non médecin, face à un résident non communicant ? » Supprimez ce qui ne l’est pas, ajoutez ce qui manque.
Kit hypoglycémie et outils d’évaluation non verbale : les deux piliers indispensables
Deux lacunes reviennent systématiquement dans les retours d’expérience de terrain : la gestion de l’hypoglycémie et l’évaluation de la douleur chez les résidents non communicants.
Le kit hypoglycémie : bien plus qu’un glucomètre
Avec 42 % des résidents diabétiques selon les données des ARS, l’hypoglycémie est une urgence quotidienne. Sa présentation chez la personne âgée est souvent atypique : confusion, agitation, somnolence — symptômes facilement confondus avec une crise comportementale ou un AVC.
Le kit hypoglycémie d’un chariot gériatrique doit contenir :
- Trois lecteurs de glycémie avec bandelettes en quantité suffisante
- Gel ou comprimés de glucose oral pour les cas modérés
- Glucagon injectable pour les hypoglycémies sévères
- Une fiche réflexe plastifiée rappelant les seuils cibles gériatriques : entre 1,26 et 2,16 g/L selon les recommandations de la Société francophone du diabète pour les sujets âgés fragiles
Une étude de l’ANSM révèle que seulement 67 % des professionnels se sentent à l’aise avec l’injection de glucagon. La formation trimestrielle n’est pas une option — c’est une exigence de sécurité.
L’insulinothérapie concerne 28 % des résidents diabétiques (Assurance maladie). La liste actualisée des traitements de chaque résident doit être accessible depuis le chariot, sous format synthétique, notamment grâce à une convention pharmacie-EHPAD bien structurée.
Échelles de douleur non verbale : choisir le bon outil selon la situation
L’enquête MOBIQUAL établit que 68 % des résidents présentent des troubles de communication qui compliquent l’évaluation de la douleur. Le chariot doit contenir les trois échelles suivantes, en version plastifiée :
- DOLOPLUS-2 — évaluation complète (somatique, psychomotrice, psychosociale), pour les situations non urgentes ou les bilans réguliers
- ALGOPLUS — cinq items observables en quelques minutes, adaptée aux urgences
- PAIC15 (Pain Assessment in Impaired Cognition) — spécifiquement validée pour les résidents déments
Concernant les antalgiques d’urgence : le paracétamol reste la première intention, avec une posologie maximale de 3 g/jour chez la personne âgée. Les AINS sont à éviter sauf avis médical express, en raison des comorbidités rénales et cardiovasculaires fréquentes.
Conseil opérationnel : Plastifiez les trois grilles d’évaluation et fixez-les directement sur le chariot. Formez chaque aide-soignant à l’ALGOPLUS en 20 minutes. C’est l’échelle la plus rapide et la plus applicable en situation réelle.
Gestion des crises d’agitation et AVC : fiches réflexes et matériel ciblé
Troubles du comportement aigus : une approche graduée et digne
Les troubles du comportement concernent jusqu’à 90 % des résidents atteints de maladie d’Alzheimer selon la HAS. Le chariot doit permettre une réponse graduée, non systématiquement médicamenteuse.
Première ligne — approche non médicamenteuse :
- Objets sensoriels familiers (photo, tissu, objet personnel)
- Fiches de techniques de communication thérapeutique : validation, diversion, réorientation
- Échelle d’agitation de Cohen-Mansfield (plastifiée) pour objectiver et tracer la crise
Selon une étude de l’ANESM, ces approches permettent de gérer 70 % des situations d’agitation sans recours aux traitements.
Deuxième ligne — si nécessité médicamenteuse :
Le méprobamate ou l’hydroxyzine restent les traitements de première intention selon les recommandations HAS. Les benzodiazépines, parfois indispensables, imposent une surveillance renforcée du risque de chute.
Concernant le matériel physique : le chariot doit inclure des matelas de protection et, si nécessaire, des sangles souples — mais toujours dans le respect strict de la dignité du résident. L’isolement thérapeutique, quand il est décidé, doit faire l’objet d’une traçabilité immédiate et d’une surveillance continue.
Le matériel de protection ne remplace pas le protocole éthique. Les deux sont indissociables.
Question fréquente — PAA :
Peut-on utiliser la contention physique en urgence en EHPAD ?
La contention physique ne peut être mise en place qu’en dernier recours, sur prescription médicale, avec traçabilité dans le dossier, surveillance continue et réévaluation régulière. Elle n’est jamais une réponse de première intention.
Fiches réflexes AVC : agir dans les 4h30
L’AVC touche 42 résidents pour 1 000 par an en EHPAD, soit près de dix fois plus qu’en population générale (InVS). La fenêtre thérapeutique pour la thrombolyse est de 4h30 après le début des symptômes. Chaque minute compte.
Les fiches réflexes AVC du chariot doivent intégrer :
- L’échelle FAST (Face-Arms-Speech-Time) en version plastifiée, visible de tous
- Une note spécifique sur les signes atypiques gériatriques : confusion isolée, chute inexpliquée, modification comportementale soudaine
- L’échelle NIHSS simplifiée pour coter le déficit neurologique toutes les 15 minutes
- Le bilan biologique minimum à préparer avant le transfert : glycémie, créatininémie, NFS, hémostase
- La localisation des directives anticipées du résident — présentes pour seulement 15 % des résidents selon l’enquête SFGG
Conseil opérationnel : Organisez une simulation mensuelle d’AVC dans votre unité. Chronométrez le délai entre la détection du signe et l’appel au SAMU. Objectif : moins de 8 minutes.
Monitoring adapté, fragilité gériatrique et logistique du chariot
Matériel de surveillance : penser aux corps fragilisés
Le monitoring en urgence gériatrique nécessite un matériel pensé pour des peaux fragiles, des vaisseaux calcifiés et des morphotypes variés.
Checklist du matériel de surveillance adapté :
- Oxymètre de pouls avec capteur doux pour peaux fragiles (évite les lésions cutanées)
- Brassards tensionnels en trois tailles (évite les mesures erronées)
- Mesure en position couchée et debout systématique : l’hypotension orthostatique concerne 30 % des résidents
- Thermomètre auriculaire — l’hypothermie peut être le seul signe d’une infection grave chez la personne âgée
- ECG portable 12 dérivations avec capacité de télétransmission vers les urgences
- Lampe stylo et marteau à réflexes pour l’examen neurologique de base
Outils d’évaluation de la fragilité accessibles en urgence
Le phénotype de Fried permet d’identifier rapidement les résidents les plus vulnérables lors d’une situation critique. Le chariot doit également inclure :
- La version courte du MNA (Mini Nutritional Assessment) : la dénutrition concerne 30 à 70 % des résidents selon les établissements et majore tous les risques en urgence
- Le test de déglutition à l’eau avant toute prise orale de médicament — les fausses routes sont responsables de 15 % des décès en EHPAD
- L’échelle de Morse (cotation en moins de 3 minutes) pour évaluer le risque de chute post-épisode aigu
- L’application Thériaque ou un guide de poche des interactions médicamenteuses, indispensable chez les résidents polymédiqués
Question fréquente — PAA :
Quelle fréquence de vérification pour un chariot d’urgence en EHPAD ?
Les protocoles régionaux (OMéDIT, fédérations professionnelles) recommandent une vérification hebdomadaire du contenu et du matériel de surveillance, avec traçabilité écrite. Une vérification complète mensuelle est le minimum acceptable.
Tableau comparatif : chariot hospitalier standard vs chariot gériatrique adapté
| Critère | Chariot hospitalier standard | Chariot gériatrique adapté |
|---|---|---|
| Échelles de douleur | EVA, EN (auto-évaluation) | DOLOPLUS-2, ALGOPLUS, PAIC15 |
| Évaluation cognitives | Absente | Cohen-Mansfield, FAST atypique |
| Matériel hypoglycémie | Glucomètre seul | Kit complet + fiche glycémie gériatrique |
| Surveillance TA | Brassard standard | Multi-tailles + protocole orthostatique |
| Dignité et protection | Non intégré | Matelas, sangles, protocole éthique |
| Directives anticipées | Non référencées | Localisation intégrée dans la fiche réflexe |
Quand la formation et l’organisation font la différence entre l’urgence maîtrisée et le chaos
Un constat préoccupant, des leviers concrets
Selon l’enquête de la DGOS (2022), seulement 45 % des EHPAD disposent d’un programme de formation spécifique à l’urgence gériatrique. Ce chiffre, encore insuffisant en 2026 malgré les progrès, explique une grande partie des transferts inappropriés vers les urgences hospitalières.
La télémédecine d’urgence est désormais déployée dans 23 % des EHPAD selon l’ANAP. Elle permet un avis médical rapide, évite les transferts inutiles et doit être intégrée dans les protocoles d’activation du chariot.
Construire une culture de l’urgence gériatrique
Bonnes pratiques organisationnelles à mettre en place immédiatement :
- Simulations mensuelles sur des cas cliniques réels (chute, AVC, hypoglycémie, crise d’agitation)
- Révision semestrielle des protocoles en collaboration avec le médecin coordonnateur
- Registre des événements indésirables analysé en staff pluridisciplinaire pour amélioration continue
- Formation de tous les professionnels — des aides-soignants aux cadres de santé — à l’utilisation du chariot
- Accès 24h/24 aux fiches réflexes, protocoles et directives anticipées
Question fréquente — PAA :
Qui est responsable de la maintenance du chariot d’urgence en EHPAD ?
La responsabilité est partagée : le cadre de santé assure la supervision organisationnelle, l’infirmier référent vérifie le contenu à chaque prise de poste, et le médecin coordonnateur valide les protocoles thérapeutiques. Cette répartition doit être formalisée dans un document interne.
Question fréquente — PAA :
Comment adapter le chariot d’urgence aux résidents Alzheimer ?
Intégrez systématiquement les échelles comportementales (Cohen-Mansfield, PAIC15), les outils sensoriels d’apaisement, et des fiches rappelant les signes atypiques d’AVC ou d’hypoglycémie. La communication non verbale avec les résidents déments doit être anticipée dans tous les protocoles.
Le chariot gériatrique, reflet d’une éthique du soin autant que d’un standard technique
Un chariot d’urgence gériatrique bien conçu n’est pas une liste de matériels. C’est la traduction concrète d’une philosophie de soin : respecter la dignité du résident même dans les situations les plus critiques, évaluer sans pouvoir communiquer, agir vite sans agir mal.
Les établissements les plus performants en matière d’urgence gériatrique partagent trois caractéristiques communes :
- Un chariot régulièrement audité et actualisé, en lien avec les protocoles régionaux (OMéDIT, ARS)
- Des équipes formées, avec une traçabilité des formations dans le dossier qualité de l’établissement
- Une approche centrée résident qui intègre les comportements, les incapacités et les besoins individuels dans chaque protocole
Ce n’est pas le chariot qui sauve le résident. C’est l’équipe formée, le matériel adapté et le protocole respecté — ensemble.
L’absence de norme nationale unique en 2026 ne doit pas être un frein mais une invitation à construire localement, avec les équipes médicales et paramédicales, un outil réellement pensé pour vos résidents.
Mini-FAQ
Le chariot d’urgence gériatrique doit-il être différent dans une unité protégée Alzheimer ?
Oui. Il doit comporter des outils sensoriels supplémentaires, les échelles comportementales spécifiques (PAIC15, Cohen-Mansfield) et des fiches rappelant les signes atypiques de toutes les urgences courantes, en raison de l’impossibilité d’auto-évaluation des résidents.
Un EHPAD peut-il se doter d’un chariot conçu spécifiquement, non adapté d’un modèle hospitalier ?
Oui, et c’est la direction encouragée par les initiatives du CNSA (2022) et les retours d’expérience récents. Des partenariats avec des designers et des industriels permettent de concevoir un chariot ergonomique, esthétiquement intégré et fonctionnellement adapté. Certains établissements y travaillent déjà dans le cadre d’appels à projets régionaux.
Que faire si le médecin coordonnateur n’est pas disponible lors d’une urgence ?
Les protocoles doivent prévoir une ligne d’astreinte médicale ou un recours à la télémédecine d’urgence. L’infirmier de nuit doit disposer d’un accès direct à un médecin référent et aux fiches réflexes pour les gestes autorisés dans le cadre des protocoles de coopération validés.








![Plan Bleu EHPAD : Guide Pratique de Gestion de Crise [2026]](https://sosehpad.com/wp-content/uploads/2026/03/illustration-plan-bleu-ehpad-guide-pratique-de-gestion-de-crise-2026-300x164.webp)




