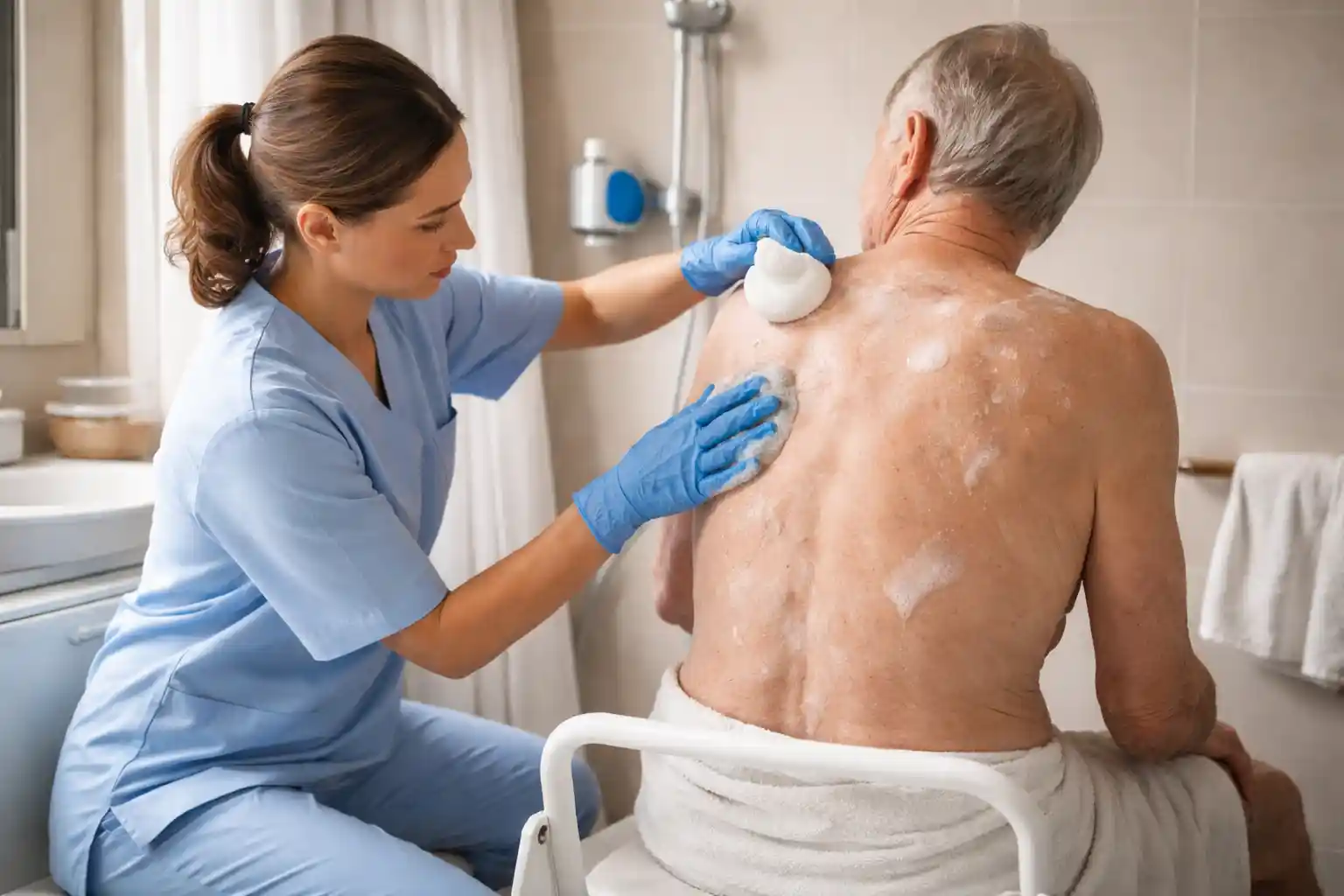
La toilette en EHPAD est bien plus qu’un soin d’hygiène. C’est un moment de vulnérabilité extrême pour le résident, un instant où la dignité peut être préservée ou compromise en quelques secondes. Pourtant, les équipes soignantes manquent souvent d’un cadre clair pour articuler leurs pratiques avec les droits fondamentaux des personnes accompagnées. La charte des droits et libertés de la personne âgée dépendante offre ce cadre. Encore faut-il la connaître, la comprendre et l’appliquer concrètement lors de chaque toilette en EHPAD. Voici comment.
Ce que dit la charte des droits et libertés de la personne âgée dépendante : les fondements à connaître
La charte des droits et libertés de la personne âgée dépendante a été rédigée en 1987, puis révisée en 1999 sous l’impulsion de la Fondation Nationale de Gérontologie et du ministère chargé des affaires sociales. Elle n’est pas un texte de loi au sens strict, mais elle constitue une référence éthique et professionnelle incontournable dans le secteur médico-social.
Elle comporte 14 articles qui couvrent des domaines essentiels : le choix de vie, le domicile et l’environnement, la vie sociale, la famille, le corps, la liberté de conscience, l’autonomie et la protection.
« Toute personne âgée dépendante doit pouvoir exercer ses libertés d’adulte et disposer de tous les moyens pour ce faire. »
— Article 1er de la Charte
Parmi les articles les plus directement applicables à la toilette, on peut citer :
- L’article 6 : respect du corps, de la pudeur, de l’intimité
- L’article 8 : droit à l’information sur son état de santé et les soins pratiqués
- L’article 2 : maintien du choix du mode de vie
Ces principes ne sont pas théoriques. Ils s’appliquent chaque matin, lors de chaque soin d’hygiène personnalisé, dans chaque chambre de chaque EHPAD de France.
La charte s’intègre également dans un cadre réglementaire plus large. La loi du 2 janvier 2002 rénovant l’action sociale et médico-sociale, la loi ASV du 28 décembre 2015, et les recommandations de la HAS sur la bientraitance constituent des socles complémentaires.
💡 Conseil opérationnel : Affichez un extrait synthétique de la charte dans chaque salle de soins ou espace de préparation. Pas un texte intégral — des phrases clés, visuelles, ancrées dans le quotidien. Cela renforce la culture éthique de l’équipe sans nécessiter de réunion supplémentaire.
La toilette en EHPAD face aux droits fondamentaux : tensions, enjeux et réalités de terrain
La toilette en EHPAD est le soin le plus fréquent et le plus chargé symboliquement. Elle représente souvent 30 à 40 % du temps de travail des aides-soignants. Elle est aussi le moment où les risques de maltraitance passive — par manque de temps, de formation ou de sensibilisation — sont les plus élevés.
Quels droits sont réellement en jeu lors de la toilette ?
| Droit fondamental | Risque de non-respect en pratique |
|---|---|
| Respect de l’intimité et de la pudeur | Portes laissées ouvertes, draps mal positionnés |
| Droit à l’information | Soin réalisé sans explication préalable |
| Respect des préférences personnelles | Horaires imposés, produits non choisis |
| Droit au refus de soin | Insistance malgré l’opposition du résident |
| Préservation de l’autonomie | Tout faire à la place du résident sans l’associer |
La réalité de terrain est complexe. Les équipes soignantes travaillent sous pression, avec des ratios soignant/résident qui restent tendus dans de nombreux établissements. Le risque est de « mécaniser » la toilette, d’en faire un enchaînement de gestes techniques, en oubliant que le résident est acteur de son propre soin.
Un résident qui refuse la toilette n’est pas un problème à résoudre. C’est une personne qui exerce un droit.
La méthode DICE offre une approche structurée pour comprendre et gérer ces refus de soins sans rupture éthique. Elle invite à décrire la situation, investiguer les causes, créer des alternatives et évaluer les résultats.
❓ Question fréquente — Peut-on réaliser la toilette d’un résident qui refuse ?
Non, pas sans engagement dans une démarche d’analyse et d’adaptation. Le refus de soin est un droit. L’équipe doit chercher à comprendre le motif (douleur, peur, pudeur, méfiance), proposer des alternatives (horaire différent, soignant différent, type de toilette différent) et tracer la situation dans le dossier résident. En cas de risque vital immédiat, des dispositions spécifiques s’appliquent.
💡 Conseil opérationnel : Intégrez dans votre protocole de toilette une case « expression du résident » ou « préférences exprimées ». Ce simple champ de traçabilité change la posture soignante et sécurise l’établissement en cas de contentieux.
Comment appliquer concrètement la charte pendant la toilette : méthodes et bonnes pratiques
Appliquer la charte ne signifie pas ralentir les soins. Cela signifie intégrer l’éthique dans le geste, de façon fluide et professionnelle.
Les 7 principes concrets à mettre en œuvre avant, pendant et après la toilette
- Frapper avant d’entrer dans la chambre — toujours, même si le résident a une démence avancée
- Se présenter et expliquer ce que l’on va faire, dans un langage simple et bienveillant
- Fermer la porte et tirer le rideau systématiquement — sans exception
- Demander les préférences : eau chaude ou tiède, ordre des parties du corps, parfum utilisé
- Préserver les capacités restantes : laisser le résident faire ce qu’il peut faire seul
- Observer et transmettre : la toilette est un moment d’évaluation clinique précieux
- Respecter le rythme du résident, même si cela désorganise légèrement le planning
La toilette évaluative est une approche qui transforme ce moment en véritable outil clinique. Elle permet de repérer des signaux d’alerte — douleur à la mobilisation, modification cutanée, perte de force — et d’adapter le plan de soins en temps réel.
Exemple concret de terrain
Dans un EHPAD de 80 résidents en région Auvergne, l’équipe soignante a mis en place des « fiches de préférences de toilette » intégrées dans le dossier résident. Ces fiches recensent : l’horaire préféré, les produits utilisés, l’ordre des soins, les zones de pudeur renforcée, les rituels personnels (crème de nuit, musique, etc.).
Résultat après six mois : diminution des refus de toilette de 40 %, amélioration du ressenti soignant, et lors de l’évaluation HAS, valorisation explicite de cette pratique comme marqueur de bientraitance.
❓ Question fréquente — Que faire quand il n’y a pas assez de temps pour respecter ces principes ?
Le manque de temps est réel. Mais certains ajustements ne coûtent rien : frapper avant d’entrer prend une seconde. Expliquer le soin prend vingt mots. Ce qui coûte du temps, c’est la gestion des conflits, des refus répétés et des plaintes familiales que génère une toilette mal conduite.
💡 Conseil opérationnel : Organisez une session de formation interne de 30 minutes sur « la toilette et la charte ». Appuyez-vous sur des mises en situation plutôt que sur un diaporama. Le Pack Intégral Soins & Accompagnement Quotidien de SOS EHPAD propose des supports directement utilisables pour ce type d’animation d’équipe.
Responsabilités des équipes et de la direction : sécuriser les pratiques face aux risques juridiques et éthiques
Le non-respect des droits du résident lors de la toilette n’est pas une question de bonne volonté. C’est une responsabilité institutionnelle engageant l’EHPAD sur plusieurs plans.
Quels risques juridiques en cas de manquement ?
- Plainte pénale pour atteinte à la dignité ou défaut de consentement (articles 222-1 et suivants du Code pénal)
- Saisine du CVS par les familles pour manquements répétés
- Signalement à l’ARS avec possibilité d’inspection non programmée
- Mise en cause lors de l’évaluation externe HAS, particulièrement sur le référentiel « droits des personnes »
La HAS, dans son référentiel d’évaluation des EHPAD actualisé, place la garantie des droits fondamentaux comme critère central de la démarche qualité. Les inspecteurs vérifient désormais non seulement les procédures écrites, mais aussi leur application réelle au quotidien.
La conformité à la charte des droits ne se prouve pas avec un affichage en entrée. Elle se prouve dans chaque chambre, chaque matin.
La direction a un rôle clé : créer les conditions organisationnelles qui permettent aux soignants de respecter ces droits. Cela passe par :
- Des protocoles de toilette intégrant une dimension éthique explicite
- Une formation initiale et continue sur la bientraitance et les droits des résidents
- Un management qui valorise le signalement des situations à risque
Le Pack Intégral Prévention Maltraitance & Culture de la Bientraitance est conçu précisément pour aider les directions à structurer cette démarche, avec des supports prêts à l’emploi pour les équipes.
❓ Question fréquente — La charte est-elle opposable juridiquement en cas de litige ?
La charte en elle-même n’est pas un texte de loi. Mais ses principes sont repris dans des textes réglementaires opposables : la loi 2002-2, le CASF, les recommandations HAS. Un juge ou une ARS peut s’y référer pour évaluer si l’établissement a manqué à ses obligations.
💡 Conseil opérationnel : Vérifiez que vos procédures de toilette actuelles mentionnent explicitement le recueil du consentement, les modalités de refus de soin et la traçabilité des préférences du résident. Si ces éléments sont absents, c’est une priorité de mise en conformité.
Quand la dignité devient une culture : ancrer la charte dans l’ADN de l’équipe soignante
Respecter la charte des droits lors de la toilette ne se décrète pas en réunion. Cela se construit, jour après jour, dans la culture de l’équipe.
Les EHPAD les plus avancés sur ce sujet ont en commun une chose : ils ont institutionnalisé la réflexion éthique. Pas uniquement lors des situations de crise, mais dans les espaces ordinaires du travail — les transmissions, les briefings matinaux, les temps d’analyse des pratiques.
Quelques leviers concrets et immédiatement activables :
- Intégrer la charte dans le livret d’accueil soignant : chaque nouveau professionnel doit la lire et en discuter avec son référent
- Utiliser les transmissions comme espace éthique : « Est-ce que la toilette de Mme X s’est passée dans le respect de ses préférences aujourd’hui ? »
- Valoriser les bons gestes : quand une aide-soignante prend le temps d’écouter un refus, le reconnaître explicitement lors des temps d’équipe
- Associer le CVS à la réflexion sur les pratiques de toilette : les résidents et familles ont des choses à dire
Les formations obligatoires en EHPAD incluent des modules sur la bientraitance et les droits des usagers. Les utiliser comme point d’entrée pour travailler la charte est une approche efficace et structurée.
Le livre Soigner sans s’oublier aborde également la dimension humaine du soin au quotidien, y compris les moments intimes comme la toilette, avec une approche qui parle directement aux soignants de terrain.
La dignité n’est pas un supplément d’âme. C’est le cœur du métier soignant.
Mini-FAQ
La charte des droits doit-elle être affichée dans l’EHPAD ?
Oui. La réglementation impose son affichage dans les locaux accessibles aux résidents et aux familles. Mais l’affichage seul ne suffit pas : c’est son application concrète qui compte lors des évaluations.
Un résident atteint de démence avancée a-t-il encore des droits lors de la toilette ?
Absolument. L’altération cognitive ne suspend pas les droits fondamentaux. Le consentement doit être recherché sous des formes adaptées (communication non verbale, signaux comportementaux), et les préférences antérieures documentées dans le projet de vie doivent guider les pratiques.
Comment gérer le cas d’un résident qui refuse systématiquement la toilette ?
Documenter chaque refus, analyser les causes (douleur, peur, désorientation, méfiance), adapter la proposition (autre soignant, autre horaire, autre type de soin), impliquer le médecin coordonnateur si nécessaire, et tracer les décisions prises. Ne jamais forcer sans cadre éthique et médical défini.