La toilette d’un résident hémiplégique concentre plusieurs risques majeurs : chute du résident, lombalgie du soignant, perte de dignité, refus de soins. En janvier 2026, près de 30 % des résidents d’EHPAD présentent des séquelles neurologiques, dont l’hémiplégie figure parmi les plus fréquentes. Sécuriser ce soin impose de maîtriser positionnement, transferts et gestes techniques pour conjuguer sécurité du résident et préservation du soignant. Cet article vous donne les repères opérationnels indispensables.
Comprendre l’hémiplégie et ses conséquences sur la toilette
L’hémiplégie désigne une paralysie complète ou partielle d’un hémicorps (droit ou gauche) consécutive à un AVC, un traumatisme crânien ou une pathologie neurologique. Le résident concerné présente une asymétrie motrice marquée : un côté sain (ou « côté fort ») et un côté atteint (ou « côté faible »).
Impact sur l’autonomie et la sécurité
Cette asymétrie entraîne plusieurs conséquences directes :
- Déséquilibre postural : le poids du corps bascule vers le côté faible, augmentant le risque de chute.
- Perte de force : le résident ne peut s’appuyer sur le membre atteint, ce qui complique les transferts.
- Troubles sensitifs : diminution ou absence de sensation du côté paralysé, exposant à des brûlures ou des plaies.
- Négligence spatiale (héminégligence) : le résident ignore parfois son côté atteint, oublie de le mobiliser ou de le protéger.
En EHPAD, près de 40 % des chutes surviennent lors des soins d’hygiène, notamment chez les résidents hémiplégiques non sécurisés.
Évaluation préalable indispensable
Avant toute toilette, évaluez systématiquement :
- Le côté atteint : droite ou gauche ?
- Le niveau de mobilité résiduelle : capacité à se tenir debout, à pivoter, à lever le bras sain.
- Les troubles associés : aphasie, troubles de la déglutition, confusion, douleur.
- Les aides techniques en place : attelle, fauteuil roulant, canne tripode, lit médicalisé.
Cette évaluation doit figurer dans le dossier de soins et être actualisée régulièrement, notamment après une chute, une hospitalisation ou une évolution de la grille AGGIR.
Conseil opérationnel : Créez une fiche « profil hémiplégique » à afficher discrètement dans la salle de bain ou à joindre au plan de soins personnalisé. Elle doit préciser côté atteint, capacités de transfert et points de vigilance (ex. : « Mme D., hémiplégie gauche, pas d’appui sur jambe gauche, surveiller température de l’eau »).
Positionner le résident en sécurité avant et pendant la toilette
Le positionnement conditionne la qualité et la sécurité de la toilette. Un mauvais positionnement expose le résident à la chute et le soignant à la lombalgie.
Principes de positionnement au lit
Lors d’une toilette au lit (totale ou partielle), respectez ces règles :
- Lit à bonne hauteur : entre la mi-cuisse et la hanche du soignant pour éviter de se pencher.
- Côté atteint accessible : positionnez-vous du côté sain pour solliciter les capacités du résident, mais assurez-vous de pouvoir accéder facilement au côté faible.
- Dos du lit relevé à 30-45° si l’état respiratoire le permet, pour faciliter la coordination des gestes et prévenir les fausses routes lors de la toilette du visage.
- Barrières de lit : abaissez la barrière du côté où vous travaillez, maintenez l’autre relevée si risque de chute.
Gestion du membre supérieur atteint : placez le bras paralysé sur un coussin ou sur l’abdomen du résident pour éviter qu’il ne pende dans le vide, ce qui peut entraîner subluxation de l’épaule et douleur.
Positionnement pour une toilette au lavabo ou à la douche
Lorsque le résident peut tenir debout ou s’asseoir, privilégiez :
| Situation | Positionnement recommandé | Points de vigilance |
|---|---|---|
| Toilette au lavabo | Résident assis sur une chaise stable (ou fauteuil roulant freiné) face au lavabo | Vérifier que les pieds touchent le sol, caler le côté faible contre un mur ou une barre d’appui |
| Douche assise | Chaise de douche avec accoudoirs et dossier, freins enclenchés | Privilégier un siège pivotant pour limiter les rotations du tronc |
| Douche debout (rare) | Résident debout, appui sur barre de maintien côté sain, soignant du côté faible | Jamais seul, tapis antidérapant obligatoire, douche à l’italienne |
Règle d’or : toujours positionner le résident de façon à solliciter son côté sain pour les appuis et les mouvements volontaires, tout en sécurisant son côté faible.
Adapter l’environnement matériel
L’environnement doit être préparé avant le soin :
- Sol sec et antidérapant (tapis de bain, revêtement adapté).
- Barres d’appui fixées solidement (norme NF EN 12182).
- Température de la pièce : 22-24 °C minimum pour éviter l’hypothermie.
- Éclairage suffisant : prévenir les chutes liées à une mauvaise perception de l’espace.
- Matériel à portée : gants, serviettes, produits, pour éviter de laisser le résident seul.
Conseil opérationnel : Réalisez un audit semestriel des salles de bain avec une grille standardisée (barres, antidérapants, température, éclairage). Impliquez l’équipe technique et les référents hygiène pour tracer les actions correctives.
Maîtriser les transferts : du lit au fauteuil, du fauteuil à la douche
Le transfert est le moment le plus accidentogène. Il impose méthode, anticipation et, si besoin, aide humaine ou technique.
Transfert lit-fauteuil : la méthode pas à pas
- Préparer : fauteuil roulant freiné, repose-pieds relevés, positionné du côté sain du résident (pour qu’il puisse s’appuyer sur son côté fort).
- Asseoir le résident au bord du lit : le faire pivoter en bloc, jambes pendantes, pieds au sol. Vérifier stabilité posturale.
- Positionner les mains du résident : main saine sur l’accoudoir du fauteuil ou sur votre épaule, côté faible sécurisé (bras sur l’abdomen ou soutenu).
- Se placer face au résident, genoux fléchis, dos droit. Saisir par la ceinture ou sous les aisselles (selon capacités).
- Compter à trois et lever ensemble : solliciter la participation du résident (« poussez sur votre jambe droite »). Pivoter en bloc vers le fauteuil.
- Asseoir délicatement : accompagner la descente, vérifier que le résident est bien calé au fond du fauteuil.
Un résident hémiplégique non accompagné lors d’un transfert présente un risque de chute multiplié par 4, selon les données HAS 2024.
Transfert fauteuil-chaise de douche
Privilégiez une chaise de douche pivotante pour limiter les rotations du tronc. Si ce n’est pas possible :
- Positionnez la chaise de douche perpendiculaire au fauteuil, côté sain accessible.
- Aidez le résident à se lever en utilisant ses capacités côté sain.
- Faites-le pivoter lentement, en sécurisant le côté faible.
- Asseyez-le en contrôlant la descente.
En cas de lourdeur ou de fatigabilité importante, utilisez un lève-personne ou un verticalisateur. Ne forcez jamais : le refus ou la peur du résident est un signal d’alerte à respecter.
Aides techniques et formation
Les aides techniques réduisent la pénibilité et sécurisent le geste :
| Aide technique | Indication | Avantage principal |
|---|---|---|
| Disque de transfert | Résident pouvant tenir debout quelques secondes | Facilite la rotation sans effort de soulèvement |
| Ceinture de transfert | Résident participatif mais instable | Meilleure prise, préserve le dos du soignant |
| Lève-personne sur rail | Dépendance totale, impossibilité de mise en charge | Zéro manutention manuelle, sécurité maximale |
| Verticalisateur | Résident pouvant tenir debout avec aide | Favorise l’autonomie résiduelle, confort postural |
Conseil opérationnel : Organisez une formation annuelle « Manutention et transferts adaptés » avec mise en pratique sur lève-personne et disque de transfert. Intégrez un module spécifique « hémiplégie » avec vidéos et cas concrets. Tracez la participation dans le plan de formation de l’établissement.
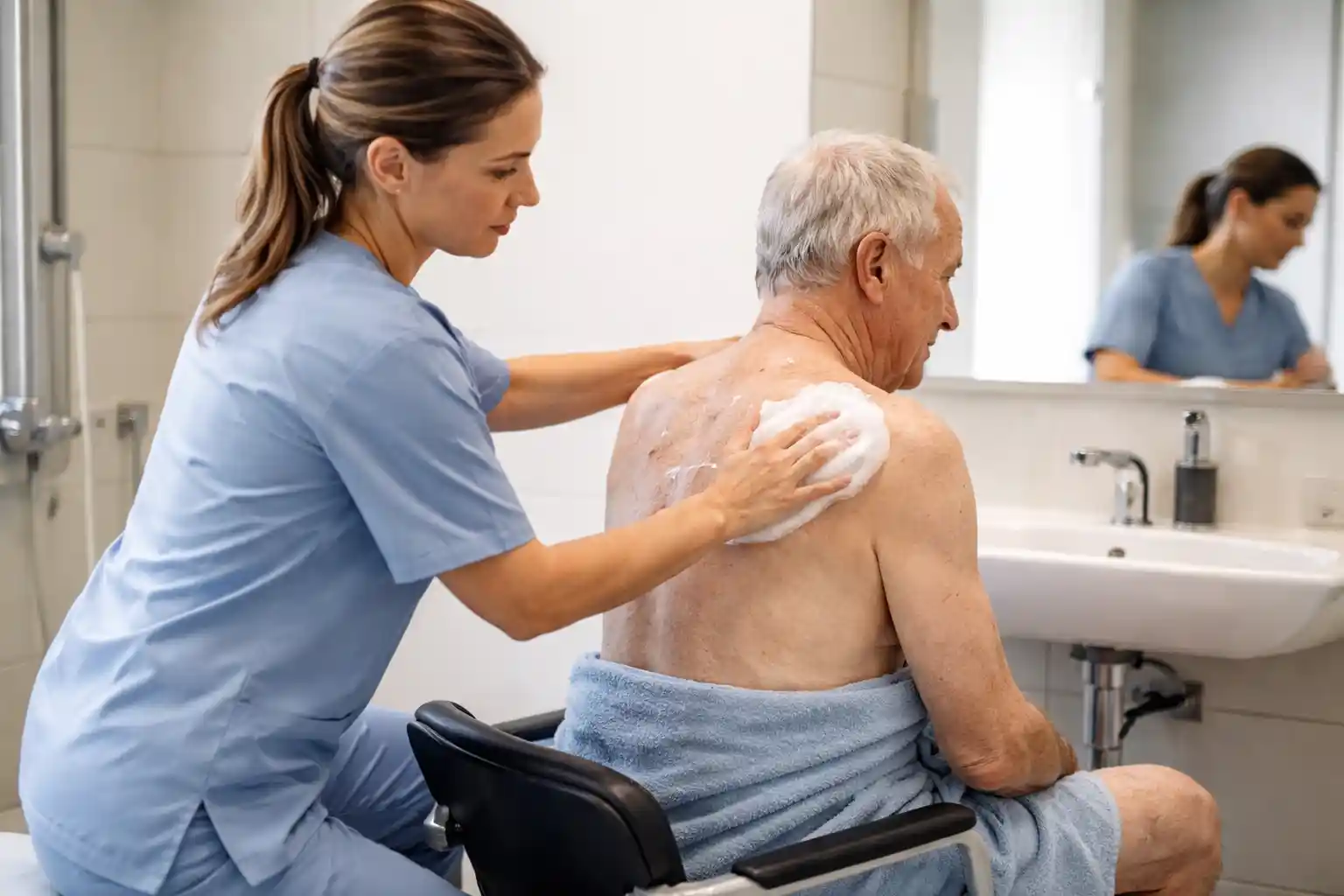
Gestes techniques de toilette adaptés à l’hémiplégie
Une fois le résident correctement positionné et transféré, le soin de toilette doit respecter des gestes techniques spécifiques pour préserver intégrité cutanée, dignité et confort.
Ordre et méthode du soin
Respectez la logique « du plus propre au plus sale » et « de haut en bas » :
- Visage et cou : eau tiède, sans savon (sauf prescription), sécher soigneusement les plis (derrière les oreilles, cou).
- Torse, bras, aisselles : commencer par le côté sain pour installer la routine, puis passer au côté atteint en le mobilisant doucement. Vérifier l’intégrité cutanée (rougeur, macération).
- Mains : laver entre les doigts, couper les ongles si besoin (attention : résident sous anticoagulants = précaution).
- Dos : pencher légèrement le résident en avant (si possible) ou le tourner sur le côté sain. Ne jamais laisser le résident seul penché en avant.
- Membres inférieurs : laver cuisses, genoux, mollets, pieds. Vérifier l’état des talons (prévention des escarres).
- Toilette intime : en dernier, avec respect de la pudeur. Utiliser un gant distinct. Si le résident est autonome pour ce geste, encourager la participation.
Points de vigilance spécifiques à l’hémiplégie
- Température de l’eau : le résident ne perçoit pas toujours la chaleur côté atteint. Toujours tester l’eau avant le soin (37-38 °C maximum).
- Mobilisation passive du membre atteint : profitez de la toilette pour mobiliser doucement l’épaule, le coude, le poignet et la main (prévention de l’enraidissement, stimulation sensorielle). Ne forcez jamais.
- Inspection cutanée renforcée côté atteint : le résident ne signale pas les lésions. Cherchez rougeurs, coupures, hématomes, mycoses.
- Séchage méticuleux : insister sur les plis (aisselles, aine, entre les orteils) pour prévenir macération et infection.
- Hydratation de la peau : appliquer une crème émolliente, masser doucement pour stimuler la circulation (sauf contre-indication).
Adapter les gestes en fonction de la participation du résident
| Niveau d’autonomie | Gestes du soignant | Sollicitation du résident |
|---|---|---|
| Autonomie partielle | Préparer, superviser, aider sur le côté faible | Encourager à laver son visage, son bras sain, sa toilette intime |
| Dépendance importante | Réaliser la toilette complète, mobiliser passivement | Expliquer chaque geste, solliciter le regard, respecter le rythme |
| Refus ou opposition | Différer le soin, rassurer, proposer une toilette au lit ou fractionnée | Identifier la cause (douleur, peur, pudeur) et adapter |
La toilette d’un résident hémiplégique dure en moyenne 25 à 35 minutes. Anticiper ce temps dans l’organisation des plannings est essentiel pour éviter la précipitation et les accidents.
Prévenir les complications
- Subluxation de l’épaule : ne jamais tirer sur le bras paralysé. Soutenir l’épaule lors des mobilisations.
- Raideur articulaire : mobiliser quotidiennement, en douceur, dans l’amplitude disponible.
- Escarres : inspecter systématiquement sacrum, talons, trochanters, coudes. Utiliser les échelles de risque d’escarres (Norton, Braden).
- Douleur : observer mimiques, gémissements, retrait. Tracer et transmettre à l’IDE.
Conseil opérationnel : Créez une check-list « Toilette résident hémiplégique » à cocher après chaque soin (température eau vérifiée, inspection cutanée faite, mobilisation passive réalisée, traçabilité dans le dossier). Intégrez-la au chariot de soins ou au logiciel métier.
Vers une toilette sécurisée, bientraitante et soutenable pour les équipes
Sécuriser la toilette d’un résident hémiplégique, c’est conjuguer sécurité physique, préservation de la dignité et prévention de l’épuisement professionnel. En janvier 2026, les EHPAD doivent faire face à un double défi : des résidents de plus en plus dépendants (GMP moyen en hausse à 735 points) et des équipes en tension.
Installer une culture de la sécurité par la formation
Les erreurs de manipulation ne sont pas des fautes individuelles, mais des défauts de formation collective. Proposez :
- Formation initiale renforcée : module « hémiplégie et transferts » pour tout nouvel arrivant (AS, IDE, ASH).
- Révision annuelle : ateliers pratiques avec formateur externe ou référent interne (par exemple, un ergothérapeute).
- Tutorat des jeunes diplômés : ne jamais laisser un soignant inexpérimenté seul face à une toilette d’un résident hémiplégique.
Un pack de formations en ligne peut également compléter les sessions terrain et standardiser les connaissances.
Organiser les plannings pour respecter les temps de soin
Un soin précipité est un soin dangereux. Pourtant, 65 % des aides-soignants en EHPAD déclarent manquer de temps pour les toilettes (source : enquête nationale 2025).
Solutions organisationnelles :
- Binômes renforcés pour les résidents lourds : deux soignants lors de la toilette, même si cela réduit temporairement les effectifs disponibles ailleurs.
- Temps de soin réalistes : prévoir 30 minutes minimum par résident hémiplégique.
- Plannings anticipés : identifier les résidents nécessitant une aide technique ou un binôme, et l’intégrer dans le planning des aides-soignantes.
Traçabilité et retour d’expérience
Chaque incident (chute, refus, douleur signalée) doit être tracé et analysé en équipe. Utilisez :
- Fiches d’événements indésirables (conformité HAS).
- Réunions de retour d’expérience (RETEX) : analyser sans culpabiliser, identifier les causes systémiques (matériel défaillant, manque de formation, organisation inadaptée).
- Indicateurs de suivi : taux de chutes lors des toilettes, taux de recours au lève-personne, taux de refus de soins.
Ces données permettent de piloter l’amélioration continue et de justifier les demandes de matériel ou de formation auprès de la direction.
Prendre soin des soignants
La manutention répétée expose à des troubles musculo-squelettiques (TMS). En 2025, les TMS représentaient 42 % des accidents du travail en EHPAD (source : Assurance Maladie – Risques Professionnels).
Actions de prévention :
- Mise à disposition systématique des aides techniques : lève-personnes en nombre suffisant, accessibles rapidement.
- Formations gestes et postures : obligatoires, renouvelées tous les deux ans.
- Espaces de parole : réunions d’équipe où les soignants peuvent exprimer leurs difficultés sans jugement. Le guide « Soigner sans s’oublier » peut servir de support de discussion.
- Reconnaissance du travail : valoriser les bonnes pratiques, les initiatives d’entraide, les compétences acquises.
Conseil opérationnel : Organisez une journée annuelle « Sécurité et bien-être au travail » avec ateliers pratiques (manutention, gestion du stress, sophrologie, analyse de pratiques). Intégrez un stand « aides techniques » avec démonstrations. Valorisez l’événement en interne et auprès des familles.
FAQ : Vos questions fréquentes sur la toilette du résident hémiplégique
Peut-on laisser un résident hémiplégique se laver seul sous surveillance ?
Oui, si le résident a une autonomie partielle, un bon équilibre assis et une compréhension des consignes. Restez à proximité immédiate, vérifiez la température de l’eau, sécurisez l’environnement (antidérapant, barres). Encouragez l’autonomie résiduelle, c’est un levier de dignité et de maintien des capacités.
Faut-il toujours utiliser un lève-personne pour un résident hémiplégique ?
Non, tout dépend du niveau de mobilité. Si le résident peut tenir debout quelques secondes et participer au transfert, privilégiez les aides techniques légères (disque de transfert, ceinture) qui sollicitent ses capacités. Le lève-personne est indiqué en cas de dépendance totale ou de risque de chute élevé. L’évaluation doit être individualisée et régulière.
Comment réagir face à un refus de toilette ?
Le refus est un signal à décoder, pas un caprice. Causes possibles : douleur, pudeur, peur de tomber, fatigue, température de la pièce inadaptée. Différez le soin, proposez une alternative (toilette au lit, toilette fractionnée), impliquez l’IDE ou le médecin si besoin. Tracez dans le dossier et cherchez une solution avec l’équipe pluridisciplinaire. Consultez aussi les bonnes pratiques de bientraitance pour mieux comprendre les ressorts du refus.
Ressources complémentaires : Pour aller plus loin, découvrez nos packs de formation prêts à l’emploi et nos mémos terrain à afficher en salle de soins.









![Prévention des Chutes en EHPAD : Guide Complet [2026]](https://sosehpad.com/wp-content/uploads/2026/03/output1-34-300x200.webp)



