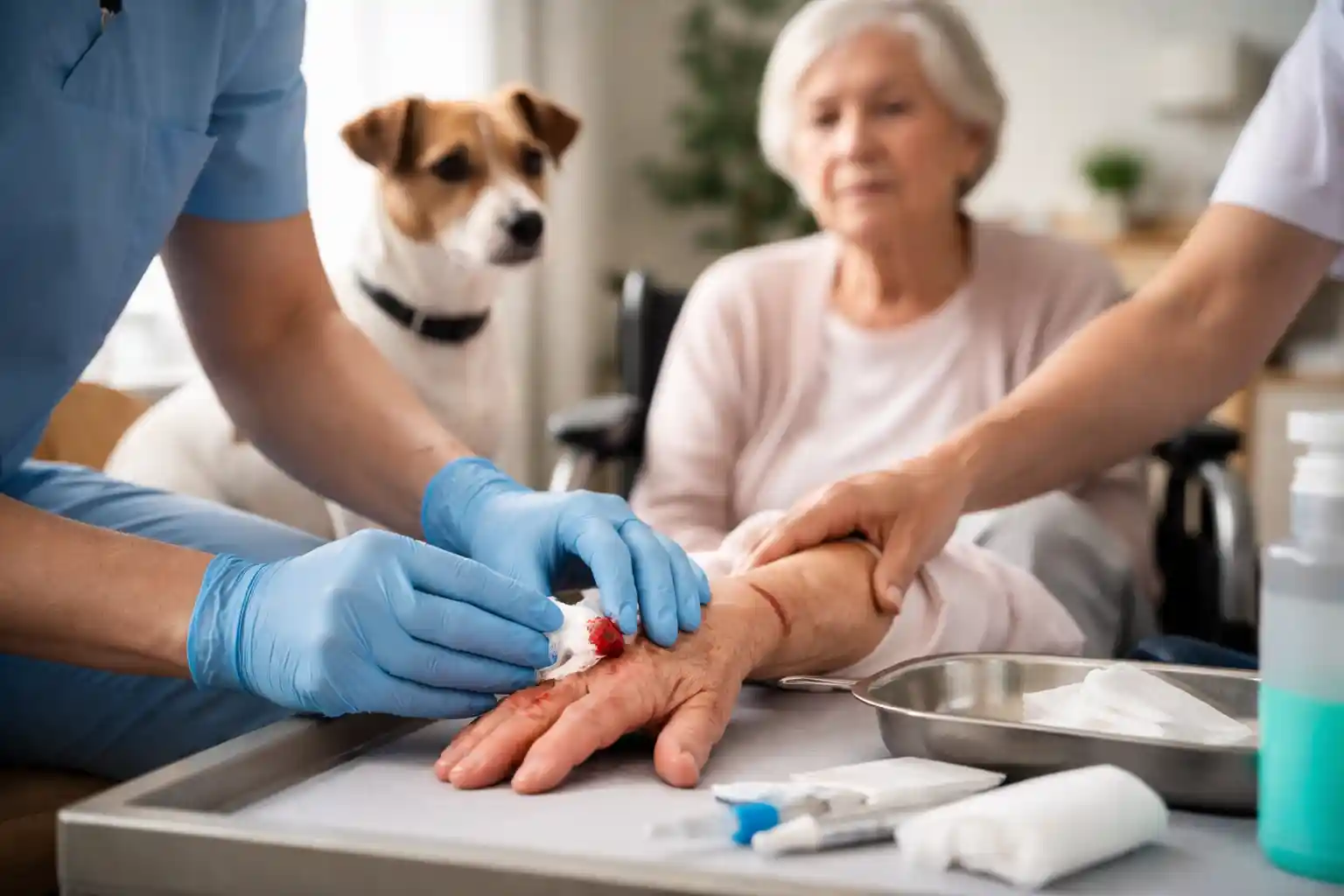
Les morsures animales en EHPAD représentent un risque réel, souvent sous-estimé. Chiens de thérapie, chats résidents ou animaux de compagnie en visite : leur présence apporte du réconfort, mais impose aussi une vigilance sanitaire stricte. Face à une morsure, chaque minute compte. Le protocole doit être connu, appliqué avec rigueur et tracé sans faille. Cet article propose un cadre opérationnel complet pour gérer ces situations, de l’évaluation initiale à l’orientation médicale, en passant par la prévention infectieuse et la vaccination antirabique si nécessaire.
Évaluer immédiatement la gravité de la morsure : une priorité absolue
Toute morsure animale doit faire l’objet d’une évaluation rapide par le personnel soignant présent. Cette première étape conditionne la suite de la prise en charge et détermine l’orientation du résident.
Les critères de gravité à observer sans délai
Plusieurs éléments permettent de classer la morsure selon son niveau de risque :
- Profondeur de la plaie : superficielle, avec déchirure cutanée, ou pénétrante (atteinte musculaire, tendineuse, articulaire)
- Localisation : visage, cou, mains, poignets, pieds et articulations sont des zones à haut risque infectieux et fonctionnel
- Saignement : abondant ou contrôlé
- État de la peau : peau fragile (corticoïdes, diabète, artériopathie), présence d’hématomes ou d’ecchymoses étendues
- Type d’animal : chien, chat domestique, animal errant ou inconnu
- Statut vaccinal de l’animal (rage notamment)
Principe clé : En cas de doute sur la profondeur ou la localisation, il faut toujours orienter vers un avis médical spécialisé.
Un tableau simple peut aider à standardiser cette évaluation au sein de l’équipe :
| Critère | Gravité faible | Gravité modérée | Gravité élevée |
|---|---|---|---|
| Profondeur | Griffure superficielle | Plaie cutanée nette | Plaie profonde, déchirure |
| Localisation | Membre protégé | Avant-bras, jambe | Main, pied, visage, cou |
| Saignement | Minime | Modéré, contrôlable | Abondant, persistant |
| Statut vaccinal de l’animal | Connu, à jour | Inconnu | Animal errant, non identifié |
| Comorbidités du résident | Aucune | Diabète contrôlé | Immunodépression, anticoagulants |
Conseil pratique : Créez une fiche réflexe plastifiée, affichée en salle de soins et au poste infirmier, qui récapitule ces critères et les conduites à tenir associées.
Prodiguer les soins immédiats : nettoyer, désinfecter, protéger
Dès l’instant où la morsure est constatée, l’infirmier(ère) ou l’aide-soignant(e) doit appliquer un protocole de soins d’urgence rigoureux pour limiter le risque infectieux.
Les gestes essentiels en première intention
- Arrêter l’hémorragie si nécessaire : compression douce avec compresse stérile, surélévation du membre.
- Nettoyer abondamment la plaie à l’eau courante et au savon (de préférence antiseptique type Bétadine scrub ou Cytéal) pendant au moins 5 minutes.
- Rincer soigneusement pour éliminer toute trace de salive animale et de débris.
- Désinfecter avec une solution antiseptique (Bétadine dermique, Chlorhexidine aqueuse, Dakin). Éviter l’alcool pur sur plaie ouverte.
- Couvrir avec un pansement stérile non occlusif, pour permettre l’aération tout en protégeant.
- Ne jamais suturer une morsure en urgence (sauf avis chirurgical) : risque majeur d’infection enkystée.
80 % des infections post-morsure surviennent dans les 24 premières heures en l’absence de nettoyage efficace.
Traçabilité et transmission
Chaque geste doit être consigné dans le dossier de soins du résident : heure de survenue, description de la plaie, soins réalisés, nom de l’animal si connu, témoin(s) présent(s).
Une transmission ciblée doit être faite :
- À l’IDEC ou infirmier coordinateur
- Au médecin coordonnateur
- À la famille du résident
- Au responsable qualité/risques, notamment si l’animal appartient à l’établissement ou participe à une médiation animale
Exemple concret : Dans un EHPAD du Pas-de-Calais, une résidente a été mordue à la main par le chat de l’établissement. L’aide-soignante a immédiatement nettoyé la plaie, informé l’IDE de jour et rempli une fiche d’événement indésirable. Le médecin coordonnateur a prescrit une antibiothérapie prophylactique et le chat a été isolé pour surveillance vétérinaire. Résultat : aucune complication infectieuse.
Action immédiate : Formez l’ensemble de l’équipe (y compris les agents d’entretien et animateurs) au protocole de premiers soins en cas de morsure, via une session courte de 30 minutes avec mise en situation.
Orienter selon la gravité : médecin traitant, urgences ou SAMU
L’orientation post-morsure dépend directement de l’évaluation initiale de gravité. Elle doit être rapide, tracée et coordonnée.
Quand appeler le médecin traitant ou le médecin coordonnateur ?
- Morsure superficielle sans saignement abondant
- Localisation non critique (bras, jambe protégée)
- Animal domestique identifié et vacciné
- Résident sans comorbidité lourde
Le médecin pourra alors :
- Prescrire une antibiothérapie prophylactique (Amoxicilline-acide clavulanique en première intention)
- Vérifier le statut vaccinal antitétanique du résident et prescrire un rappel si besoin
- Programmer un suivi à 48-72h pour surveiller l’évolution locale
Quand orienter vers les urgences hospitalières ?
- Plaie profonde, délabrante ou située en zone à risque (main, pied, visage, cou, articulation)
- Saignement non contrôlé
- Suspicion de lésion tendineuse, nerveuse ou articulaire
- Animal inconnu, errant ou non vacciné
- Résident immunodéprimé, diabétique, sous anticoagulant
L’infirmier(ère) prépare alors un courrier de liaison avec :
- Description précise de la plaie
- Heure de survenue
- Soins déjà réalisés
- Antécédents du résident (traitements, vaccins)
- Informations sur l’animal
Quand appeler le SAMU (15) ?
- Détresse vitale (choc, hémorragie massive, malaise)
- Morsure au cou avec risque de compression des voies aériennes
- Résident agité, confus, potentiellement en état de choc psychologique sévère
Conseil opérationnel : Créez une fiche d’orientation morsure à coller dans le classeur de transmission, avec un arbre décisionnel simple (type logigramme) pour faciliter la décision en situation de stress.
Vaccination antirabique et prévention infectieuse : les indispensables
La rage reste une préoccupation majeure en cas de morsure par un animal inconnu ou errant. Bien que la France soit considérée comme indemne de rage terrestre depuis 2001, des cas importés existent encore, notamment via des animaux en provenance de zones endémiques.
Quand envisager la vaccination antirabique ?
La vaccination post-exposition (prophylaxie post-exposition, ou PPE) est systématiquement indiquée si :
- L’animal est inconnu, errant ou mort
- L’animal provient d’une zone endémique (Afrique du Nord, Asie, Europe de l’Est)
- Le statut vaccinal de l’animal est impossible à vérifier
- L’animal présente des signes neurologiques inhabituels
Le protocole de vaccination antirabique comporte 4 injections (J0, J3, J7, J14) et doit être initié le plus tôt possible, idéalement dans les 24 heures.
La rage est mortelle à 100 % une fois les symptômes déclarés. La vaccination post-exposition est la seule protection efficace.
Prévention du tétanos
Le statut vaccinal antitétanique du résident doit être systématiquement vérifié. En l’absence de rappel dans les 10 ans (ou 5 ans en cas de plaie souillée), un rappel doit être administré dans les 48 heures.
Antibioprophylaxie : systématique ou ciblée ?
L’antibiothérapie prophylactique est recommandée dans les situations suivantes :
- Morsure profonde ou délabrante
- Localisation à risque (main, pied, visage)
- Immunodépression, diabète, insuffisance veineuse
- Morsure de chat (risque élevé de Pasteurella multocida)
- Délai de prise en charge > 12 heures
Molécules de référence :
- Amoxicilline-acide clavulanique 1g x 3/jour pendant 7 jours (adulte)
- En cas d’allergie : Doxycycline ou Pristinamycine
Question fréquente : Faut-il donner des antibiotiques pour toute morsure de chat ?
Réponse : Oui, dans la majorité des cas. Les morsures de chat sont punctiformes, profondes, et présentent un risque infectieux élevé (jusqu’à 50 % sans traitement). L’antibiothérapie prophylactique est donc recommandée, même pour des plaies d’apparence minime.
Mettre en place un protocole écrit et former les équipes
La gestion des morsures animales ne peut reposer sur l’improvisation. Elle exige un protocole écrit, validé, accessible et connu de tous.
Les éléments clés d’un protocole morsure réussi
Un protocole complet doit inclure :
- Définition des niveaux de gravité (tableau de classification)
- Arbre décisionnel d’orientation (médecin, urgences, SAMU)
- Procédure de soins immédiats étape par étape
- Liste des produits et matériel nécessaires (compresses, savon antiseptique, désinfectant, pansements stériles)
- Modalités de traçabilité (fiche d’événement indésirable, dossier de soins, transmission)
- Conduite à tenir vis-à-vis de l’animal (isolement, surveillance vétérinaire, déclaration en mairie si nécessaire)
- Rôle de chaque professionnel (AS, IDE, médecin coordonnateur, IDEC, direction)
Exemple de logigramme simplifié :
Morsure constatée
↓
Évaluation immédiate (gravité, localisation, animal)
↓
Soins immédiats (nettoyage, désinfection, pansement)
↓
Gravité faible → Médecin traitant/coordonnateur
Gravité modérée/élevée → Urgences
Détresse vitale → SAMU (15)
↓
Traçabilité + Transmission + Déclaration
Former et sensibiliser régulièrement
La formation doit être intégrée au parcours d’intégration de tout nouveau salarié et réactualisée annuellement pour l’ensemble de l’équipe.
Les formats possibles :
- Atelier pratique de 1h avec simulation (mannequin, maquillage de plaie)
- Vidéo courte de démonstration (3-5 min) diffusée en réunion
- Quiz d’auto-évaluation en ligne pour tester les connaissances (type QUIZ sur les pratiques de bientraitance)
- Fiche mémo plastifiée en salle de soins et au poste IDE
Question fréquente : Que faire si la morsure a lieu en dehors des heures de présence IDE ?
Réponse : L’aide-soignant(e) de nuit doit être formé(e) aux soins immédiats (nettoyage, désinfection, protection). Il/elle appelle ensuite l’astreinte IDE ou médicale selon le protocole de l’établissement et note tout dans le cahier de transmission. Le suivi médical est assuré dès le lendemain matin.
Action concrète : Organisez un audit interne surprise deux fois par an pour vérifier que chaque membre de l’équipe sait où trouver le protocole, quels gestes réaliser, et qui appeler.
Protéger l’équipe et le résident : anticiper pour mieux agir
Face aux morsures animales, la prévention reste la meilleure arme. Mais lorsque l’incident survient, la réactivité, la rigueur et la coordination font toute la différence.
Construire une culture de sécurité autour de la médiation animale
Les animaux en EHPAD (thérapie, visite, présence permanente) doivent faire l’objet d’un encadrement strict :
- Certificat vétérinaire à jour (vaccinations, santé, comportement)
- Formation des intervenants (zoothérapeute, bénévole, personnel)
- Charte de bonnes pratiques : jamais d’animal seul avec un résident fragile, surveillance permanente, hygiène des mains après contact
- Suivi régulier du comportement de l’animal (stress, agressivité)
Mini-FAQ opérationnelle
1. Doit-on déclarer toute morsure à l’ARS ?
Non, sauf si elle s’inscrit dans un événement indésirable grave (infection nosocomiale, séquelles, décès). En revanche, toute morsure doit être déclarée en interne (fiche CREX, registre qualité) et peut nécessiter une déclaration en mairie si l’animal est errant ou dangereux.
2. Peut-on garder un chat résident après une morsure ?
Oui, à condition que l’animal soit identifié, vacciné, suivi par un vétérinaire, que la morsure soit isolée (pas de récidive) et que des mesures préventives soient renforcées (surveillance, limitation d’accès à certains espaces).
3. Qui paie les soins en cas de morsure par l’animal de l’établissement ?
L’établissement engage sa responsabilité civile. Les frais médicaux sont pris en charge par l’assurance responsabilité civile de l’EHPAD, après déclaration de sinistre.
Outiller les managers pour sécuriser la pratique
Les IDEC et directeurs ont un rôle central dans la mise en œuvre du protocole morsure et dans l’accompagnement des équipes.
Pour approfondir la posture managériale et les outils de coordination, vous pouvez consulter le guide IDEC 360°, qui propose des solutions visuelles et opérationnelles pour piloter les situations sensibles au quotidien.
De même, pour prévenir l’épuisement des soignants confrontés à des situations stressantes (dont la gestion d’incidents comme les morsures), le livre Soigner sans s’oublier offre des pistes concrètes de préservation et de dialogue en équipe.
Enfin, pour structurer l’ensemble des protocoles de soins et d’accompagnement quotidien, le PACK INTÉGRAL : Soins & Accompagnement Quotidien propose des supports prêts à l’emploi, modulables et immédiatement actionnables.
Derniers conseils terrain
- Affichez le protocole en salle de soins, au poste IDE et dans la salle de médiation animale si elle existe.
- Simulez un cas de morsure lors d’une réunion d’équipe pour tester la réactivité collective.
- Révisez le protocole après chaque incident réel pour l’améliorer (retour d’expérience, CREX).
- Communiquez avec les familles sur la présence d’animaux et les mesures de sécurité mises en place.
La gestion d’une morsure animale en EHPAD repose sur trois piliers : évaluation rapide, soins immédiats rigoureux, et orientation adaptée. En structurant un protocole clair, en formant régulièrement les équipes et en traçant chaque étape, vous sécurisez à la fois le résident, le personnel et l’établissement. Face à ce risque évitable mais réel, l’anticipation et la rigueur sont vos meilleurs alliés pour transformer un incident potentiellement grave en prise en charge maîtrisée et sans séquelles.






![Qualité de Vie en EHPAD : Guide des Bonnes Pratiques [2026]](https://sosehpad.com/wp-content/uploads/2026/03/illustration-qualit-de-vie-en-ehpad-guide-des-bonnes-pratiques-2026-300x164.webp)

